«панкреатин-лект»: от чего помогает этот препарат? инструкция по применению
Содержание:
Условия хранения
Хранить в оригинальной упаковке при температуре не выше 25 ° С.
Хранить в недоступном для детей месте!
Как принимать Панкреатин
Таблетки Панкреатин принимаются внутрь. Их дозировка зависит от возраста, степени недостаточности функции органа. Средняя доза для взрослых составляет 150 тысяч единиц в сутки. При полной недостаточности работы поджелудочной железы – 400 тысяч единиц в сутки – это суточная потребность взрослого человека в липазе. Максимальной дневной дозировкой лекарства является 150 тысяч единиц на кг массы тела. Все единицы указаны в пересчете на липазу.
Панкреатин при гастрите
Ферменты, содержащиеся в Панкреатине, помогают ослабленному желудку эффективно и безболезненно справиться с поступающей пищей. Они расщепляют сложные для переваривания молекулы, ускоряют процесс пищеварения и делают его менее болезненным. Препарат регулирует секрецию желудочного сока, поддерживает микрофлору кишечника, минимизирует травмы воспаленной слизистой оболочки желудка. При гастрите с повышенной или пониженной кислотностью он назначается в стандартной дозе — 150 тысяч единиц в сутки.
Как часто менять фильтр для воды
Сменные картриджи присутствуют во всех типах фильтров для воды — от кувшинных до проточных. Частота их замены зависит от нескольких факторов, но прежде всего от качества поступающей из водопровода воды.
 Что делать с использованным картриджем фильтра
Что делать с использованным картриджем фильтра
Аналоги по действию
Основными аналогами лекарственного средства являются немецкие препараты Мезим и Креон. По мнению гастроэнтерологов, Панкреатин, действующий как поставщик пищеварительных ферментов, всасывается эффективнее Мезима за счет более прочной оболочки, позволяющей ему не раствориться в желудке. Да и низкая цена играет немаловажную роль при необходимости его длительного приема. Креон является более современным препаратом. Его изготавливают из минимикросфер, что позволяет ему быстрее всасываться. Однако заменять препарат самостоятельно, без консультации доктора, не разрешается.
1
Лечение панкреатита
Важно, чтобы лечение панкреатита острой формы проводилось обязательно в стационаре под контролем специалиста. Поэтому при подозрении на острый панкреатит больного следует сразу же госпитализировать
Но до того как человек будет доставлен в больницу, в домашних условиях следует сделать все для того, чтобы избежать болевого шока. Важно не принимать пищи, а врачи скорой помощи в некоторых случаях через зонд извлекают пищу, принятую ранее. На верхнюю часть живота прикладывается холод для замедления продукции пищеварительных ферментов поджелудочной железой. Чтобы снять спазм, рекомендуется под язык капнуть 1-2 капли Нитроглицерина либо ввести внутримышечно препарат, снимающий спазмы, например, но-шпу. Врачи скорой помощи обязательно вводят обезболивающее средство.
В стационаре для лечения панкреатита острой формы используются консервативные методы терапии. В частности, в кровоток вводятся разнообразные растворы – солевые растворы, белковые препараты, глюкоза, с помощью которых преодолевается интоксикация и болевой синдром. Также нормализуется кислотно-щелочное равновесие.
Чтобы облегчить боль и снять спазмы, применяются препараты-спазмолитики. А для поддержания нормальной деятельности сердца используют сердечные препараты. Кроме того, комплексное лечение предусматривает прием витаминов группы В, витамина С, мочегонных препаратов, которые предотвращают отек поджелудочной железы и способствуют выведению продуктов распада. В обязательном порядке в курс лечения входят препараты, подавляющие выработку ферментов поджелудочной кислоты.
Рекомендуется употребление минеральной воды без газа, а вот пищу больные с острым панкреатитом могут принимать только спустя 4-5 суток после острого начала заболевания. Изначально рекомендуется принимать простоквашу (по 100 г продукта каждые полчаса), а на следующий день до этого рациона добавляется 200 грамм творога. В следующие дни лечения пациент должен строго следовать специальной диете, так как правильное питание при панкреатите – важнейший фактор, способствующий излечению.
Если консервативное лечение неэффективно, то необходимо проводить хирургическое вмешательство. Как правило, операция проводится спустя 10-14 суток после того, как начинается острый панкреатит. Показанием для более быстрого проведения операции являются некоторые осложнения. Хирургическое вмешательство предполагает удаление части поджелудочной железы, которая подверглась некрозу, и проведение санации брюшной полости.
Если имеет место обострение хронического панкреатита, то лечение проводится по той же схеме, что и терапия острого панкреатита. Больные хроническим панкреатитом должны постоянно придерживаться диеты, а также регулярно принимать препараты, компенсирующие секреторную недостаточность и ощелачивающие препараты (например, альмагель). При проявлении боли показаны средства, снимающие спазм — папаверин, атропин, но-шпа, препараты с обезболивающим эффектом. Больным с хроническим панкреатитом следует периодически посещать специальные санатории и проходить там лечение.
Существует много проверенных народных средств, помогающих справиться с заболеванием. Трижды в день перед едой больным хроническим панкреатитом рекомендуется принимать по полстакана овсяного киселя. Чтоб его приготовить, нужно один стакан предварительно промытого овса залить 1 л воды и настаивать 12 часов. После этого кисель варится 30 минут и настаивается еще 12 часов. Перед употреблением его нужно разбавить водой до первоначального объема и процедить.
Полезно утром принимать смесь свежевыжатого сока картофеля и моркови: натощак нужно выпить 200 г такой смеси. Курс лечения продолжается неделю, после чего следует недельный перерыв.
Доктора
специализация: Гастроэнтеролог / Хирург
Багаутдинова Марина Вячеславовна
3 отзываЗаписаться
Подобрать врача и записаться на прием
Фестал
Энзистал
Панкреатин
Мезим
Пензитал
Пангрол
Креон
Парацетамол
Ибупрофен
Дротаверин
Но-Шпа
Панзинорм
Папаверин
Атропин
Медикаментозная диагностика панкреатита у грудничков и лечение
На основании жалоб родителей о состоянии грудного ребенка, которые дают повод подозревать наличие воспаления поджелудочной железы, приступают к диагностике. Первым делом проводят ультразвуковое исследование брюшной полости грудничка, делается компьютерная томография и контрастный рентген.
Осуществляется сбор анализов (мочи, крови и кала), выявляется наличие гормонов и ферментов, отвечающих за переваривание пищи.
Первая помощь при появлении вздутия живота и постоянной отрыжки, оказывается в домашних условиях: до приезда врача малышу обеспечивается полный покой, нельзя кормить ребенка, а также давать ему обезболивающие препараты. Постарайтесь удерживать грудничка так, чтобы его голова была немного наклонена вперед, а при приступах боли (если кроха сильно прижимает ножки к животику и возникает рвота) к животу стоит прикладывать холодное.
Рекомендуем к просмотру видео ролик, где рассмотрена подробно патология поджелудочной железы.
https://youtube.com/watch?v=mNmn_IZzU0Q
Острую форму панкреатита у детей до года лечат в стационаре, осуществляя поэтапную терапию.
- При поступлении ребенка в больницу сутки он остается без кормлений, мама в это время должна сцеживаться, чтобы сохранить грудное вскармливание. После первых суток голодания малыша переводят на специальную диету, поэтому кормящая мать должна скорректировать и собственный рацион. Первые сутки нахождения в стационаре грудничка ограничивают в кормлении, чтобы замедлить работу поджелудочной железы.
- На следующем этапе проводится отпаивание младенца щелочной минералкой. Подойдут Боржоми, Рычал-Су и другие. Воду лучше приобретать в аптеке.
- Продолжается внутривенным введением глюкозы и гемодеза. Иногда назначается плазма. Все препараты вводятся через катетер.
- При сильных тревожащих болях крохам с панкреатитом назначают обезболивающие и спазмолитики типа Нош-па, Дротаверин, а также аптечные средства, содержащие ферменты панкреатина.
- И только в случаях, когда медикаментозная терапия безрезультатна, принимают решение оперировать заболевание. Хирургическое лечение осуществляют путем иссечения поджелудочной железы и желчного пузыря, может быть проведен дренаж желудочно-кишечного тракта.
Использование лекарственных трав
Достаточно эффективными считаются сборы трав в лечении патологии поджелудочной железы у грудничков в комбинировании с традиционной терапией.
- Первый состав предполагает использование одинакового количества календулы, бессмертника и пустырника. Эти травы подсушиваются, измельчаются и тщательно смешиваются, чтобы получилась однородная масса. Затем берется 3 ст. ложки сбора и заливается 1 л крутого кипятка. Настаивается средство до полного остывания. Отпаивать им грудничка необходимо ежедневно по 1 ст. л. один раз.
- Хорошее средство – кора барбариса в измельченном виде. Возьмите 1 ст. л. коры и залейте 200 мл воды. Поставьте на огонь и прокипятите в течение 15 минут. Затем остудите настойку и давайте новорожденному по 1 ч. л. дважды в день.
- Соберите траву зверобоя (с цветками), пустырника и бессмертника в таком соотношении 1 : 1 : 2. Запарьте кипятком и настаивайте до остывания до комнатной температуры. Давайте малышу по 1 ч. л. каждый день в течение 50 суток.
С взрослением грудничка количество состава, показанного к применению, меняется, поэтому не забывайте проконсультироваться у врача, какая дозировка необходима младенцу в следующем месяце.
Инструкция для Панкреатина
Проглатывать в целом виде во время питания или незамедлительно после, с достаточным количеством жидкости. Специалист подбирает пациенту дозировку с учетом состояния поджелудочной железы и возраста. Принимать дозу, превышающую поступление пятнадцати тысяч единиц липазы в сутки, не следует. У пациентов с муковисцидозом из-за этого могут возникнуть серьезные осложнения.
Дополнительная информация
- При случайной передозировке могут возникнуть следующие нежелательные реакции: повышение мочевой кислоты в кровотоке, сужение или обструкция кишки при муковисцидозе, значительное увеличение уровня мочевой кислоты, задержка стула в детском возрасте. Нужно обратиться к врачу.
- Возможно появление нежелательных реакций при одновременном использовании с другими медикаментами. Лечащий врач расскажет, какие взаимодействия допустимы.
- Повышает попадание в кровоток пероральных форм противотуберкулезных медикаментов, сульфаниламидов, антибактериальных средств.
- Понижает усвоение медикаментов и продуктов на основе железа. Чаще при продолжительном приеме.
- Антациды с кальциевыми или магниевыми компонентами способны понижать терапевтический эффект лекарства.
- Только врач назначает средство пациентам с муковисцидозом. Оценивается дневной рацион.
- Продолжительное лечение предполагает контроль уровня железа и возможную терапию пониженной концентрации вещества.
- При вынашивании ребенка и кормлении грудью возможен прием только под врачебным контролем с учетом рисков.
Панкреатин или Мезим что лучше
В составе Мезима пребывает большее количество основного фермента, способствующего улучшению пищеварительного процесса. Поэтому недостаток Панкреатина сводится к тому, что потребитель приобретает «кота в мешке». Но по эффективности средства схожи. Поэтому что выбрать, решает врач, особенно если лечение осуществляется при беременности. В обычном состоянии оба средства могут применяться самостоятельно. Рассматривая вопрос о том, панкреатин или Мезим форте – что лучше, можно отметить, что однозначного ответа не имеется. Хотя разница между препаратами присутствует. Отзывы свидетельствуют о том, что отвечая на вопрос «что лучше для ребенка», стоит отдавать предпочтение Мезиму. А вот выбирая Панкреатин или Мезим при панкреатите – лидирует другой препарат.
Эссенциалкомплекс
ПАНКРЕАТИН
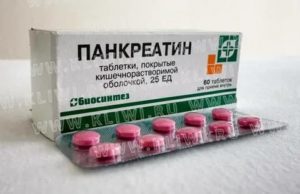
| ◊ Таблетки, покрытые кишечнорастворимой оболочкой | 1 таб. |
| панкреатин | 100 мг |
| с ферментативной активностью: липазы не менее 140 ЕД амилазы не менее 1 500 ЕД протеаз 25 ЕД |
60 шт. – банки темного стекла (1) – пачки картонные.10 шт. – блистеры (6) – пачки картонные.
Фармакологическое действие
Ферментное средство. Содержит панкреатические ферменты – амилазу, липазу и протеазы, которые облегчают переваривание углеводов, жиров и белков, что способствует их более полному всасыванию в тонкой кишке. При заболеваниях поджелудочной железы компенсирует недостаточность ее внешнесекреторной функции и способствует улучшению процесса пищеварения.
Показания
Недостаточность внешнесекреторной функции поджелудочной железы (в т.ч. при хроническом панкреатите, муковисцидозе).
Хронические воспалительно-дистрофические заболевания желудка, кишечника, печени, желчного пузыря; состояния после резекции или облучения этих органов, сопровождающиеся нарушениями переваривания пищи, метеоризмом, диареей (в составе комбинированной терапии).
Для улучшения переваривания пищи у пациентов с нормальной функцией ЖКТ в случае погрешностей в питании, а также при нарушениях жевательной функции, вынужденной длительной иммобилизации, малоподвижном образе жизни.
Подготовка к рентгенологическому и ультразвуковому исследованию органов брюшной полости.
Дозировка
Доза (в пересчете на липазу) зависит от возраста и степени недостаточности функции поджелудочной железы. Средняя доза для взрослых – 150 000 ЕД/сут. При полной недостаточности внешнесекреторной функции поджелудочной железы – 400 000 ЕД/сут, что соответствует суточной потребности взрослого человека в липазе.
Максимальная суточная доза составляет 15 000 ЕД/кг.
Детям в возрасте до 1.5 лет – 50 000 ЕД/cут; старше 1.5 лет – 100 000 ЕД/сут.
Продолжительность лечения может варьировать от нескольких дней (при нарушении процесса пищеварения вследствие погрешностей в диете) до нескольких месяцев и даже лет (при необходимости постоянной заместительной терапии).
При применении в средних терапевтических дозах побочное действие наблюдается менее, чем в 1%.
Аллергические реакции: в отдельных случаях – кожные проявления.
Со стороны обмена веществ: при длительном применении в высоких дозах возможно развитие гиперурикозурии, в чрезмерно высоких дозах – повышение уровня мочевой кислоты в плазме крови.
Прочие: при применении панкреатина в высоких дозах у детей возможно возникновение перианального раздражения.
Лекарственное взаимодействие
При одновременном применении с антацидами, содержащими кальция карбонат и/или магния гидроксид, возможно уменьшение эффективности панкреатина.
При одновременном применении теоретически возможно уменьшение клинической эффективности акарбозы.
При одновременном применении с препаратами железа возможно уменьшение абсорбции железа.
Особые указания
Не рекомендуется применение в фазе обострения хронического панкреатита.
При муковисцидозе доза должна быть адекватна количеству ферментов, которое необходимо для всасывания жиров с учетом качества и количества потребляемой пищи.
При муковисцидозе не рекомендуется применение панкреатина в дозах более 10 000 ЕД/кг/сут (в пересчете на липазу) вследствие повышения риска развития стриктур (фиброзной колонопатии) в илеоцекальном отделе и в восходящей ободочной кишке.
При высокой активности липазы, содержащейся в панкреатине, повышается вероятность развития запоров у детей. Повышение дозы панкреатина у этой категории пациентов следует проводить постепенно.
Нарушения со стороны пищеварительной системы могут возникать у пациентов с повышенной чувствительностью к панкреатину, или у больных с мекониевым илеусом или резекцией кишечника в анамнезе.
Беременность и лактация
Безопасность применения панкреатина при беременности изучена недостаточно. Применение возможно в случаях, когда ожидаемая польза для матери превышает потенциальный риск для плода.
В экспериментальных исследованиях установлено, что панкреатин не оказывает тератогенного действия.
Применение в детском возрасте
Применение возможно согласно режиму дозирования. При высокой активности липазы, содержащейся в панкреатине, повышается вероятность развития запоров у детей.
Описание препарата ПАНКРЕАТИН основано на официально утвержденной инструкции по применению и утверждено компанией–производителем.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Панкреатин – применение
Медикамент выпускается в форме таблеток для употребления внутрь. Длительность курса терапии и оптимальная доза Панкреатина подбирается гастроэнтерологом индивидуально для каждого пациента.
Есть общие указания по приему лекарства:
- Проглатывать таблетки целиком во время каждой трапезы, не разжевывать. Желудочный сок разрушит ферменты, и таблетки не будут помогать.
- Если средство назначено до еды, запивать его щелочными жидкостями, например, минеральной водой Боржоми или раствором гидрокарбоната натрия (0,5-1%).
- При длительном лечении дополнительно принимать препараты железа.
- Больным муковисцидозом ограничивать дозировку до 10000 единиц и регулярно делать анализ мочи.
Панкреатин для взрослых
Дозировка препарата определяется в соответствии с тяжестью воспалительного процесса и степенью дисфункции поджелудочной железы. Рекомендуемый способ, как принимать Панкреатин – сразу после еды или во время трапезы, запивая стаканом воды комнатной температуры или натуральным соком. В редких случаях ферментное средство назначается до употребления пищи.
Стандартная доза медикамента составляет 16000-32000 единиц по липазе (2-4 таблетки на каждый раз). При необходимости и по усмотрению врача она может увеличиваться в 1,5-2,5 раза. Одним из состояний, от чего помогает Панкреатин, является секреторная недостаточность поджелудочной железы. В таких случаях суточное количество лекарства в пересчете на липазу достигает 400000 единиц. Постепенно оно снижается до нормальных значений. Максимальный объем препарата в день не должен превышать 20000 единиц на каждый килограмм массы тела.

Панкреатин при беременности
У будущих мам часто присутствуют проблемы с пищеварительными процессами. В большинстве ситуаций они связаны с естественной перестройкой организма и решаются коррекцией диеты и привычек в питании. Нет отдельного перечня, от чего беременным помогает Панкреатин, показания по применению средства неизменны. Медикамент иногда назначают в период вынашивания, если у женщины диагностированы расстройства работы поджелудочной железы.
Решение о терапии ферментами принимает гастроэнтеролог на основании осмотра будущей мамы, результатов лабораторных и аппаратных исследований, течения беременности и тяжести обнаруженного заболевания. Врач подбирает, как часто и в каком количестве пить Панкреатин, дозировка стандартная, но может корректироваться индивидуально в зависимости от того, как быстро помогает лечение. Превышать рекомендуемые суточные концентрации нельзя, это вызовет негативные побочные эффекты.
Панкреатин детям
До 1,5 лет описываемое лекарство не используется. С указанного возраста ферменты назначаются только при наличии прямых показаний и сильных нарушений в работе поджелудочной железы. Дозировка Панкреатина для детей рассчитывается гастроэнтерологом в соответствии с массой тела ребенка. Среднее значение – 500-1000 единица на каждый килограмм веса. Максимальное количество в пересчете на липазу ограничивается 10000 единиц в сутки.
Как часто можно принимать Панкреатин?
Сроки терапии рассмотренным медикаментом устанавливаются индивидуально. Большинству людей с расстройствами пищеварения помогают курсы лечения на 1-2 месяца с последующим переходом на рациональное питание. Можно ли пить Панкреатин дольше, решает гастроэнтеролог. При тяжелом и часто рецидивирующем течении хронического панкреатита ферменты используются длительно, вплоть до постоянного приема в течение нескольких лет.
Как хранить Панкреатин?
Основой представленного препарата является органическое сырье, поэтому его рекомендуется сберегать в прохладном месте, при температуре от +2 до +15 градусов Цельсия. Собираясь в отпуск, многие пациенты гастроэнтеролога интересуются, можно ли Панкреатин держать не в холодильнике. Производитель допускает хранение таблеток и в более теплых местах, но температура окружающей среды не должна превышать +25 градусов Цельсия.
Дополнительно важно следить, чтобы у домашних питомцев и детей не было доступа к лекарству, пилюли окрашены в привлекательный розовый цвет и не горькие по вкусу. На блистер не должны попадать прямые солнечные лучи, ультрафиолет разрушает пищеварительные ферменты, и медикамент перестает помогать, поэтому лучше держать его в оригинальной упаковке
Рекомендуемая влажность воздуха – не выше 75-80%.
Особые указания
Что такое Панкреатин и для чего он используется в медицине?
Панкреатин — это сок поджелудочной железы, участвующий в процессах расщепления белковой, жирной и содержащей углеводы пищи. Его роль в процессах пищеварения была установлена еще в 1659 году немецким физиологом, врачом, анатомом и химиком Франциском Сильвием.
Однако лишь спустя два столетия французскому физиологу Клоду Бернару удалось найти способ получения этого сока.
Изучая свойства этого вещества, он пришел к выводу, что если белки и углеводы могут расщепляться в пищеварительном тракте самостоятельно, то жиры без участия Панкреатина расщепляться не способны. Именно по этой причине при заболеваниях ПЖЖ жирная пища в организме практически не усваивается.
Универсальное средство, улучшающее пищеварение, изначально готовили в виде экстракта ПЖЖ свиней и коров, а вот фабричные препараты стали выпускаться с 1897 года. Они представляли собой очень горький на вкус порошок под названием «панкреатинум абсолютум». Однако этот порошок оказался малоэффективным, даже если пациенты принимали его в очень высоких дозах.
Объяснялось это тем, что при прохождении через желудок ферменты ПЖЖ инактивируются в кислой среде желудка (в организме эндогенные ферменты попадают непосредственно в 12-типерстную кишку).
В дальнейшем препараты панкреатина неоднократно модифицировались. Так как все средства последнего поколения характеризуются высокой устойчивостью к желудочному соку и содержат в своем составе необходимое количество ферментов, при оценке их эффективности в первую очередь делают акцент на размере отдельных лекарственных частиц.
Препарат эффективен лишь тогда, когда попадает в 12-типерстную кишку одновременно с химусом (жидким или полужидким, частично переваренным комком пищи), на который и должен оказывать действие. В противном случае принимать Панкреатин бессмысленно.
В процессе переваривания пищи сквозь отверстие привратника 12-типерстной кишки проходят только частички, размер которых не более 1,5-2 мм. Большие частицы задерживаются в желудке, где расщепляются под воздействием ферментов и соляной кислоты.
Таким образом, крупные таблетки для улучшения пищеварения остаются в желудке так долго, что их активное вещество дезактивируется.
Современные препараты панкреатина выпускаются в форме таблеток и сфер микро размера, а также покрытых специальной оболочкой, разрушающейся непосредственно в кишечнике, сфер минимикроразмера.
В состав покрытых таблеток панкреатина входит лактоза. Поэтому их не следует назначать пациентам с наследственной непереносимостью галактозы, гиполактазией или синдромом глюкозо-галактозной мальабсорбции.
При длительном применении препаратов панкреатина рекомендуется дополнительно принимать препараты фолиевой кислоты и железа.
У пациентов с диагнозом «муковисцидоз» частым осложнением заболевания является непроходимость кишечника. При наличии признаков, напоминающих это патологическое состояние, следует помнить о риске появления кишечных стриктур (патологического сужения внутреннего просвета кишки).
В препарате содержатся активные панкреатические ферменты, которые могут повредить слизистую ротовой полости, в связи с чем таблетки следует глотать не разжевывая.
Пациентам, которым сложно проглотить целую капсулу, разрешается высыпать содержащиеся в ней микросферы и смешать их с жидкой пищей или жидкостями для питья.
В период лечения препаратом (в частности, больным с диагнозом панкреатит) рекомендуется скорректировать свое питание. Требования к диете при нарушениях функции ПЖЖ следующие:
- еда должна быть приготовлена на пару;
- все блюда должны быть теплыми, но не горячими и не холодными;
- количество приемов пищи — 5-6 в день, при этом порции должны быть небольшими;
- консистенция блюд должна быть полужидкой (твердую пищу можно перетирать);
- манную, гречневую, рисовую и овсяную крупы после отваривания (на воде) необходимо перетирать;
- питье должно быть обильным (лучше всего употреблять отвар шиповника или некрепко заваренный чай).