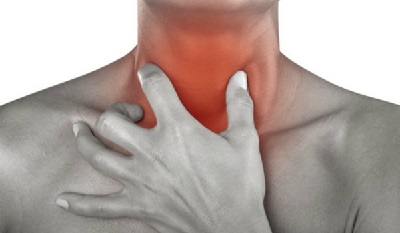
Трахеит
Содержание:
- Классификация
- Какие анализы и диагностики нужно проходить для Трахеи:
- Причины возникновения трахеита
- Диагностика острого трахеита
- Отзывы и комментарии
- Диагностика эпидемического энцефалита
- Какие антибиотики принимать при гриппе и ОРВИ: список названий
- Остановила свой выбор на Труфанове Дмитрии Игоревиче!
- С чем носить балетки с квадратным носом
- Медикаментозное лечение
- Симптомы трахеита
- У позвоночных
- Профилактика и прогноз
- Трахеит при беременности
Классификация
В современной медицине трахеит имеет достаточно сложную классификацию. В первую очередь болезнь делят на острую и хроническую, а также (по особенности возникновения) — на первичную и вторичную. Далее трахеит, относящийся к вторичной форме, то есть возникший на фоне других заболеваний, разделяют на следующие виды:
- Ларинготрахеит — в этом случае воспаление затрагивает только глотку и трахею. Как и при предыдущем виде, инфекция распространяется сверху вниз;
- Ринофаринготрахеит – при таком виде трахеита в воспалительный процесс вовлечены слизистые носа, глотки и трахеи. Как правило, процесс начинается от носа и постепенно опускается вниз;
- Трахеобронхит – при нём воспаление присутствует не только в трахее, но и в бронхах. Этот вид заболевания отличается более тяжёлым течением.
Вне зависимости от того к какой категории относится трахеит, лечить его нужно незамедлительно после обнаружения первых же симптомов.
Какие анализы и диагностики нужно проходить для Трахеи:
Причины возникновения трахеита
Заболеваниютрахеитом подвержены люди любого возраста. Это достаточно распространенный недуг.
Причины его появления могут быть разными:
- Переохлаждение организма. Долгое нахождение в помещении или на улице при низкой температуре воздуха вызывает спазм сосудов слизистой дыхательных путей. При условии снижения иммунитета в организме начинают активно развиваться патогенные бактерии.
- Аллергия. Воспаление трахеи происходит из-за контакта с аллергенами. Недуг может возникнуть вследствие вдыхания токсичных паров и химикатов или развития инфекционного заболевания.
- Снижение иммунитета. Трахеит развивается на фоне нарушения работы внутренних органов и различных заболеваний – тонзиллита, отита, туберкулеза, сахарного диабета, пародонтита, ревматизма и других.
- Инородное тело в трахее. Организм реагирует на попадание постороннего предмета воспалением.
Диагностика острого трахеита
Чтобы поставить диагноз, врач проводит осмотр, изучает историю болезни, расспрашивает о характере кашля.
При обследовании могут наблюдаться покраснение в горле, охриплость голоса, насморк и заложенность носа. Возможны хрипы, которые быстро исчезают при откашливании мокроты, дыхание при этом жесткое9.
Лабораторные исследования обычно назначают для определения вида инфекции – вирусной или бактериальной, – от этого может зависеть тактика лечения10. У взрослых пациентов общий анализ крови и мочи проводится обязательно, у детей – при длительном повышении температуры и отсутствии улучшений10.
Для исключения тяжелой бактериальной инфекции при соответствующих клинических проявлениях рекомендуется определять уровень С-реактивного белка10.В пользу вирусной инфекции говорят такие результаты анализов:
- нормальное или сниженное число лейкоцитов,
- С-реактивный белок меньше 20 мг/л5.
При бактериальной инфекции число лейкоцитов увеличивается до 12х109/л и больше5.
Инструментальные исследования (ларинготрахеоскопия, трахеобронхоскопия) при неосложненном течении заболевания не проводятся10. Они назначаются только в тех случаях, когда симптомы указывают на развитие осложнений – бронхита или пневмонии.
Отзывы и комментарии
Диагностика эпидемического энцефалита
Опорно-диагностические признаки эпидемического энцефалита:
- характерный эпиданамнез;
- острое начало;
- слабая выраженность общеинфекционного синдрома;
- нарушение сна;
- глазодвигательные расстройства;
- «обратный» симптом Аргайла — Робертсона;
- гиперкинезы;
- вестибулярные нарушения.
Лабораторная диагностика
При люмбальной пункции цереброспинальная жидкость прозрачная, давление несколько повышено, иногда определяют незначительный лимфоцитарный плеоцитоз (50-100 кл в 1 мкл), повышенное содержание белка (0,66 — 1,0 г/л) и сахара (0,75 — 0,95 г/л).
В клиническом анализе крови выявляют небольшой нейтрофильный лейкоцитоз, повышение СОЭ, некоторое снижение содержания эритроцитов и гемоглобина.
Изменения на ЭЭГ проявляются угнетением а-ритма и наличием медленно-волновой активности (5- и т-волны). Выраженность изменений коррелирует с тяжестью клинических проявлений.
Дифференциальная диагностика
Проводится с энцефалитами другой этиологии, опухолями III желудочка, торсионной дистонией, ревматической хореей.
Какие антибиотики принимать при гриппе и ОРВИ: список названий
Антибиотики при гриппе и простуде доктор назначит сразу же после появления первых признаков ангины или пневмонии. Это принципиально как для взрослых пациентов, так и для детей. Могут быть рекомендованы препараты из группы макролидов или пенициллинов.
При ОРВИ часто развиваются патологические процессы в придаточных пазухах носа – гайморит. Это заболевание серьезный сигнал о необходимости антибиотикотерапии. Когда при насморке пациента беспокоят желтые слизистые выделения и болевой синдром около переносицы, следует проконсультироваться с отоларингологом, сделать рентгеновский снимок.
В отдельных случаях терапия антибиотиками может быть необходима в профилактических целях, например, после перенесенного хирургического вмешательства. Обычно вполне достаточно пропить в течение 5 дней препарат широкого спектра действия. Таким образом, врачи стараются минимизировать развитие осложнений на фоне сниженного иммунитета.
Если речь идет о ребенке, то лечение имеет свои нюансы и антибиотики при ОРВИ подбираются иначе. Подробнее рассказывает об этом в своих телепередачах доктор Евгений Комаровский.
Какие нужны антибиотики
Отталкиваясь от формы заболевания, общего состояния здоровья пациента, его возраста и будет подобрано лечение. Пенициллины назначаются только тем больным, кто страдает от склонности к аллергическим реакциям. Ангину лечат средствами:
- Экоклав;
- Аугментин;
- Амоксиклав.
Эти препараты – так называемые защищенные пенициллины. Они характеризуются мягким воздействием на организм.
При инфекциях органов дыхания стандартными лекарствами станут макролиды. Антибиотики при ОРВИ у взрослых при начавшемся бронхите: Макропен, Зетамакс. Болезни уха, горла и носа помогут вылечить средства Хемомицин, Сумамед, Азитрокс.
Когда пациент отмечает устойчивость к лекарствам пенициллиновой группы, то ему необходимо принимать таблетки из ряда фторхинолонов. Речь идет о лекарствах Норфлоксацин, Левофлоксацин.
Такие средства категорически запрещены детям. Их скелет не сформирован окончательно и поэтому велика вероятность возникновения непредсказуемых отрицательных реакций организма (подробно об антибиотиках для пациентов этого возраста рассказывает доктор Комаровский). Помимо этого, фторхинолоны скорее лекарства резервной группы, которые необходимы пациенту во взрослом возрасте. Если принимать их раньше времени, начнется к ним привыкание.
При гриппе и вирусной инфекции, когда есть температура, врач должен выбрать такое средство, которое качественно будет бороться с болезнью и при этом не спровоцирует начало побочных реакций.
Проблема последнего времени заключается в том, что с каждым сезоном возбудители заболеваний становятся все устойчивей к антибиотикам.
Как правильно принять?
Применение антибиотиков при ОРВИ показано только в том случае, когда без них невозможно выздоровление. Если форма простуды легкая, вполне достаточно принятия противовирусных препаратов. Дополнительная терапия необходима, если:
- к признакам недуга присоединилась бактериальная инфекция;
- высокая общая температура тела держится более 3 суток;
- появились гнойные выделения;
- ухудшилось общее состояние пациента.
Очень желательно, чтобы больной вносил в специальную тетрадь все свои ощущения и информацию о приеме антибиотиков. Это необходимо, ведь болезнетворные микроорганизмы часто вырабатывают иммунитет к таким препаратам.
При появлении осложнений гриппа или простуды врач обязательно поинтересуется у пациента, какие он принимал антибиотики при ОРЗ. Следует знать, что одно и то же средство не способно работать с одинаковой эффективностью при лечении разных больных.
Для подбора максимально подходящего антибиотика требуется проведение антибактериального посева. Это поможет выявить степень чувствительности микроорганизмов к определенным средствам. Однако не всегда есть время на такое лабораторное исследование. Его длительность составляет от 2 до 7 суток. За этот период состояние пациента может существенно ухудшится.
Если есть показания к приему антибиотика, его следует пить строго по схеме, предложенной врачом. Даже при однократном пропуске лекарства симптоматика болезни и высокая температура проявятся с новой силой.
Между приемом лекарства должно пройти определенное количество времени. Если врач рекомендовал прием препарата дважды в сутки, интервал составит 12 часов.
Длительность курса лечения
Независимо от того, к какой группе антибиотиков относится препарат, принимать его следует минимум 5 дней. Если уже на следующие сутки после начала терапии пациент отметит улучшение самочувствия запрещено:
- прекращать лечение;
- снижать дозировку таблеток.
В противном случае от лечения не будет толку, а при повторном назначении средства этой же группы его эффективность будет под сомнением.
Существует отдельный вид препаратов пролонгированного действия. Они необходимы в особо сложных случаях. Схему их приема принято разделять на этапы. Больному нужно пить таблетку 3 дня, а затем делать перерыв на этот же срок. Принимать такие антибактериальные препараты следует в 3 захода.
Пробиотики
Даже самый дорогой и действенный антибиотик при ОРВИ убивает не только болезнетворные микроорганизмы, но и полезные. Особенно это опасно для маленьких пациентов, что подтверждает доктор Комаровский.
Во время лечения всегда нарушается нормальная микрофлора кишечника. По этой причине дополнительно следует принимать специальные препараты, способные восстанавливать организм. Отлично зарекомендовали себя: Линекс, Бифиформ, Гастрофарм, Наринэ. Их принимают в перерывах между приемом антибиотиков.
Очень полезно в период лечения пить больше кисломолочной продукции и вообще соблюдать особый режим питания. Необходимо включать в меня максимальное количество овощей, фруктов. Отказаться от острого и жирного.
Если болезнь протекает длительно, печень человека начинает плохо функционировать. Поэтому именно легкие растительные продукты снимут нагрузку с органа. Белый пшеничный хлеб хорошо заменить черным, а сладости и кондитерские изделия – сухофруктами.
Список препаратов для взрослых
При гриппе и осложненной простуде врач подбирает подходящие для пациента антибиотики, какие разделяют на группы:
- цефалоспорины. Это полусинтетические антибактериальные средства широкого спектра. Есть несколько их поколений, но самыми популярными признаны Цепорин, Аспетер, Цефалексин. Их назначают при различных проблемах дыхательной системы;
- фторхинолоны. Антибиотики широкого спектра действия. Характеризуются быстрым всасыванием в мягкие ткани. Самыми лучшими считаются Моксифлоксацин, Левофлоксацин. Их нельзя применять для лечения беременных, кормящих женщин, детей, людей, больных эпилепсией. Есть случаи серьезных аллергий на препараты этой группы. Стандартная дозировка – 500 мг трижды в сутки;
- макролиды. Отличаются мощным бактериологическим воздействием. Могут применяться для лечения осложнений ОРВИ (ангина, бронхит, воспаление легких, отит, гнойный гайморит), при гриппе. В эту группу относят Эритромицин, Азитромицин. Эффект от лечения макролидами ощутим только спустя 2-3 суток после начала курса. Названные средства разрешены беременным и в период лактации. Суточная доза не может быть более 1,5 г (ее делят на 6 приемов);
- пенициллины. Такие антибиотики хорошо воздействуют на стафилококки и стрептококки. Наиболее востребованными считаются Амоксициллин, Амоксиклав. Группа наименее токсична. Есть возможность применять для лечения детей. Температура заметно падает через несколько дней, общий курс терапии длиться не менее 5 суток. В особо сложных случаях пенициллины требуют применения от 10 до 14 дней.
Каждое из рассмотренных средств имеет свои противопоказания. Нельзя самовольно изменять дозировки антибиотиков или вовсе прекращать лечение.
Антибиотики для ребенка (доктор Комаровский)
Многие врачи и Евгений Комаровский, акцентируют внимание, что обычная вирусная инфекция не требует лечения антибиотиками! Они необходимы только при присоединении бактерий или при гриппе. Антибиотики, хорошо убивающие бактерии, никак не повлияют на вирусы
Когда при вирусных заболеваниях ребенка лечат такими лекарствами, настаивает Комаровский, кроме побочных эффектов у пациента начнется серьезная проблема – резистентность к антибиотикам
Антибиотики, хорошо убивающие бактерии, никак не повлияют на вирусы. Когда при вирусных заболеваниях ребенка лечат такими лекарствами, настаивает Комаровский, кроме побочных эффектов у пациента начнется серьезная проблема – резистентность к антибиотикам.
Список разрешенных для детей препаратов приведен ниже.
Если у ребенка в возрасте от 3 месяцев повышена температура, врач назначит Аугментин. Препарат можно приобрести в форме порошка, а долив предусмотренный объем кипяченой воды комнатной температуры его превращают в суспензию. Побочных реакций от лекарства нет, но в крайне редких случаях может развиваться аллергия в виде кожных высыпаний.
При появлении осложнений антибиотики при ОРВИ необходимы, о чем и говорит Комаровский. Такими заболеваниями обычно становятся: цистит, гайморит, отит, тонзиллит. Ребенку назначают другое лекарство, его названия Зинацеф. Препарат изготовлен в виде раствора для уколов. Дозу определяют в зависимости от веса малыша и его возраста.
Еще одно хорошее лекарство при гриппе – Сумамед Форте. Препарат характеризуется широким спектром действия, помогает выздороветь в короткий срок. Нельзя применять средство для детей, если они младше возраста 6 месяцев.
Приобрести Сумамед Форте можно в порошке, который разводят водой. Пьют средство 1 раз в сутки, можно сказать. что это специфическая профилактика гриппа.
О том, какие антибиотики необходимы для лечения ОРВИ в видео в этой статье.
stopgripp.ru>
Остановила свой выбор на Труфанове Дмитрии Игоревиче!
С чем носить балетки с квадратным носом
Данная модель обуви пришла к нам из 90-х и вновь завоевала сердца модельеров и модниц. Балетки с таким носом отлично сочетаются с укороченными джинсами, футболками свободного кроя и интересными аксессуарами.
https://www.instagram.com/jimmychoo/
https://www.instagram.com/jimmychoo/
Медикаментозное лечение
Как правило, при лечении трахеита у взрослых назначаются следующие лекарственные группы:
- Бактериальная природа патологии лечится следующими препаратами группы бета-лактамов: амоксиклав, флемоксин, аугментин. Назначаются цефалоспорины 1-3 поколения (зинацеф, фортум, супракс), при необходимости врач может назначить парентеральное введение. В индивидуальном порядке назначаются антибиотики узкоспецифичного действия. Так же при бактериальной инфекции для интенсификации терапии назначают ИРС 19, эреспал, бронхомунал, иммудон.
- При вирусной инфекции необходимы противовирусные препараты: гриппферон, арбидол, виферон, изопринозин, амиксин, реаферон ЕС, ремантадин, лавомакс, афлубин и т.д.
- Антисептики. Фармация предлагает широкий ассортимент спреев-антисептиков для орошения верхних дыхательных путей. Например, спреи на основе биклотимола (гексализ, гексаспрей и другие) обладают обеззараживающим, противовоспалительным и обезболивающим эффектом.
- Противоаллергические. Супрастин, диазолин и др. используются при аллергическом и бактериально-аллергическом трахеите (связанном с реакцией гиперчувствительности к бактериальным антигенам). Помимо этого, в лечении трахеита у взрослых антигистаминные препараты используют параллельно с сильнодействующими антибиотиками для предотвращения возможных медикаментозных аллергических реакций.
- Жаропонижающие. Используются, если температура тела больного превышает 38 C. Стоит отметить, что при использовании антибиотиков следует ограничить прием жаропонижающих (за исключением тех случаев, когда температура тела превышает 39 C). Если антибиотик действует, температура тела нормализуется в течение 3 суток.
- Назначаются противокашлевые препараты, опираясь на сопутствующие трахеиту симптомы. Если наблюдается сухой с вовлечением бронхов сильный кашель, то показаны противокашлевые средства: гербион с подорожником, тусупрекс, глаувент, либексин, туссин, синекод. Если присутствует трудноотходящая мокрота, то назначаются отхаркивающие препараты, муколитики: препараты чабреца, алтея, солодки, термопсис, пертуссин, мукалтин, геделикс, бромгексин, лазолван, мукобене, АЦЦ.
- Ингаляции щелочными растворами – они помогут быстро уменьшить проявления воспалительного процесса и будут улучшать отхождение мокроты.
Медикаментозное лечение должен назначать только врач, потому что именно при трахеите нужно строго соблюдать правила сочетанного приема лекарственных препаратов. Например, противокашлевые и муколитические средства ни в коем случае нельзя принимать одновременно. Дело в том, что первые будут снимать приступы кашля, вторые обеспечивать разжижение мокроты, которая будет скапливаться в трахее и других органах дыхательной системы.
Если необходимо провести лечение хронического трахеита, то назначаются все вышеуказанные лекарственные средства и иммуномодуляторы во время ремиссии, которые обеспечат укрепление и повышение иммунитета больного.
Симптомы трахеита
Первые признаки трахеита и его симптомы зависят от типа инфекции и состояния здоровья во время инфицирования.
Симптомы острого трахеита
Симптомы острого трахеита обычно проявляются вслед за развитием острого воспаления вышележащих отделов дыхательных путей. Наиболее характерный признак трахеита — сухой кашель ночью и особенно утром, а также приступы кашля при глубоком вдохе, смехе, плаче, при смене температуры воздуха.
Во время и после приступа кашля ощущается саднящая боль в глотке и за грудиной, вследствие чего больные стараются ограничить дыхательные движения. В таких случаях, особенно у детей, дыхание становится поверхностным и учащенным. Даже небольшое скопление мокроты в области бифуркации трахеи вызывает очередной приступ сильного судорожного кашля.
При сопутствующем ларингите голос может быть хриплым. При перкуссии и аускультации легких отклонений от нормы обычно не отмечается. Общее состояние больного обычно страдает незначительно, температура тела чаще немного повышена, особенно по вечерам. У детей температура может достигать 39°.
Мокрота вначале вязкая, слизистого характера, отходит с трудом в небольшом количестве. Постепенно (начиная с 3-4-го дня) она становится слизисто-гнойной, более обильной, отделяется легче: боль при кашле становится менее интенсивной.
Иногда одновременно с трахеей воспалительный процесс захватывает крупные бронхи и клиническая картина приобретает характер трахеобронхита при котором кашель более мучителен и постоянен, чем при трахеите, температура тела выше.
Наиболее частым осложнением трахеита и трахеобронхита является распространение воспалительного процесса на слизистую оболочку нижележащих дыхательных путей. Особенно опасно развитие бронхопневмонии (пневмония в сочетании с бронхитом) в старческом возрасте и бронхиолита у детей.
Симптомы хронического трахеита
Основной симптом хронического трахеита — приступообразный мучительный кашель, особенно по ночам и в утренние часы, сопровождающийся болью в области груди. Мокрота у больного хроническим трахеитом в одних случаях может быть скудной и вязкой, в других – обильной и слизисто-гнойной. Однако, несмотря на свою консистенцию, практически всегда она очень легко отделяется.
Течение болезни у большинства больных длительное, с обострениями.
Другие симптомы трахеита:
— жжение за грудиной; — общая слабость; — головная боль; — затрудненное дыхание, ухудшающееся с течением времени; — дыхательный стридор – шумное дыхание; — межреберные ретракции (сжимание ребер при дыхании); — различной степени дыхательная недостаточность; — боли в горле, затруднение при глотании; — дисфония (беззвучность голоса).
У позвоночных
Дыхательные пути человека. Трахея и главные бронхи окрашены зелёным.
У позвоночных животных и человека трахея расположена между гортанью и бронхами.
У некоторых хвостатых амфибий трахея имеется в виде довольно длинной трубки; обычно стенки трубки укрепляются неравномерно разбросанными небольшими хрящами, которые иногда соединены между собой по бокам. Эти хрящи обнаруживают известную связь с гортанными хрящами, и поэтому им приписывают такое же висцеральное происхождение (предположительно за счет пятой жаберной дуги), как и последним. У земноводных трахея не разделяется на бронхи, (лёгкие начинаются от трахеи) и не у всех обособлена от гортани (у бесхвостых земноводных трахея отсутствует; лёгкие начинаются от гортани). У хвостатых земноводных трахея обычно длинная, с парными хрящиками, которые иногда срастаются.
У пресмыкающихся, птиц и млекопитающих трахея хорошо обособлена от гортани и делится на бронхи. Длина трахеи прямо пропорциональна длине шеи и обратно пропорциональна длине бронхов.
У пресмыкающихся скелет трахеи состоит из полных или неполных хрящевых колец, у птиц — обычно из цельных окостеневающих колец, образуя у некоторых из них многочисленные извивы и расширения, играющие роль резонаторов. У многих птиц нижние кольца участвуют в образовании так называемой нижней гортани. Скелет трахеи млекопитающих образован хрящевыми полукольцами (замкнутые кольца есть у бобра, агути, шерстокрыла, лемуров).
Спинная сторона трахеи обычно перепончатая; к ней прилегает пищевод. У китообразных и сирен хрящи трахеи частично сливаются между собой, образуя подобие спирали. Трахея обычно разделяется на 2 бронха в грудной полости; у некоторых животных от трахеи отходит добавочный бронх (зубатые киты, жвачные, свиньи).
Трахея человека — дыхательное горло, непосредственное продолжение гортани. Имеет вид трубки длиной 11—13 см, состоящей из 16—20 хрящевых полуколец, соединённых плотной волокнистой соединительной тканью. Задняя стенка трахеи, освобожденная от хрящевой ткани, создана из соединительной ткани, в которой находятся гладкие мышечные волокна. Такое строение помогает прохождению пищи по пищеводу, который находится сзади трахеи. Трахея выстлана слизистой оболочкой. В подслизистом слое много смешанных слизистых желез.
Профилактика и прогноз
Прогноз острого трахеита при условии своевременного начала его лечения благоприятный – через 10-14 дней наступает выздоровление. При отсутствии адекватной терапии возможно развитие осложнений – бронхита, пневмонии, что отдаляет выздоровление и ухудшает прогноз.
Профилактика этого заболевания сводится к предотвращению воздействия на организм причинных факторов и факторов риска. Следует:
- избегать контакта с больными ОРВИ;
- рационально, полноценно питаться;
- своевременно лечить другие острые и хронические инфекционные заболевания;
- своевременно лечить соматическую патологию, не допускать хронизации процесса (это способствует снижению общих защитных сил организма);
- отказаться от курения;
- по возможности не контактировать с промышленными загрязнителями воздуха и так далее.
Соблюдение этих мероприятий снизит риск развития острого трахеита и ряда других инфекционных заболеваний дыхательных путей.
Познавательный видеоролик на тему «Трахеит у взрослых»:
Специалист клиники «Московский доктор» рассказывает о трахеите:
Трахеит при беременности
Во время беременности организм женщины ослаблен и подвержен влиянию инфекций и вирусов, в связи с чем, у них часто встречается воспаление слизистой оболочки трахеи. Симптомы трахеита у беременных такие же, как и у всех людей, а вот лечение отличается своей длительностью и сложностью из-за ограниченности применения лекарственных средств.
Трахеит у беременных опасен тем, что от будущей мамы вирус или инфекция могут передаться через плаценту малышу. Запущенный трахеит может подорвать здоровье ещё не рожденного ребенка и осложнить роды. Особенностью данного заболевания у беременных является то, что он часто приводит к бронхиту из-за «опущения» болезни из трахеи в бронхи. Чтобы этого не произошло трахеит надо вовремя диагностировать и лечить.
Трахеит при беременности опасен ещё и тем, что во время сильного кашля напрягается передняя стенка живота, а это нежелательно для беременной женщины, поэтому трахеит надо обязательно лечить, а кашель постараться сделать менее интенсивным и болезненным.
Лечение трахеита при беременности
Важно! При симптомах трахеитах при беременности обязательно обратитесь к врачу, и не занимайтесь самолечением, чтобы не навредить ни своему, ни здоровью будущего ребенка!
При заболевании беременных респираторными инфекциями, в частности трахеитом, в первые дни необходимо больше отдыхать. Комнату желательно часто проветривать, проводить дважды в день влажную уборку. В начале заболевания разрешено принимать противовирусные средства на основе интерферона.
В лечении трахеита большое значение имеют средства, которые облегчают кашель, т.к. это один из основных и мучительных симптомов трахеита. Для снижения интенсивности кашля проводят паровые или ультразвуковые ингаляции с физиологическим раствором, содой, минеральной водой, чесноком или луком.
Как правило, назначается теплое и часто питье (молоко с содой или боржоми, горячий чай с медом или лимоном, липовый и другие чаи, морсы, компоты, молоко). В рационе должны преобладать молочно-растительные продукты.
Вместе с тем возникает необходимость и в назначении отхаркивающих лекарственных препаратов, которые способны разжижить мокроту и облегчить ее выведение.
Применяемые отхаркивающие средства для беременных можно разделить на две группы:
— препараты рефлекторного действия, так называемые секретомоторные вещества (бикарбонат натрия, хлорид аммония, йодид натрия, термопсис, ипекакуана, терпингидрат). Из указанных препаратов рекомендуется принимать микстуру термопсиса, поскольку она не вызывает никаких побочных эффектов при любом сроке беременности;
— муколитики. К таким средствам относятся «Амброксол» («Трисолвин», «Амбросан»), «Бромгексин» («Мукодекс», «Флегамин», «Бисольвон»).
Высокую температуру у беременных снижают физическими методами (обтирания влажной губкой, прохладный душ, холод на область крупных сосудов), в случае их неэффективности разрешено применение парацетамола.
Из народной медицины для подавления кашля рекомендуется применять отвар алтейного корня.
Антибактериальные препараты в лечении данного заболевания принимать беременным не рекомендуется. Однако они могут быть назначены, если имеется гнойная мокрота. Поэтому в первом триместре назначают, как правило, полусинтетические пенициллины, например, «Амоксициллин». С начала второго триместра назначаются макролиды («Вильпрафен», «Азитромицин», «Ровамицин») и цефалоспорины («Цефуроксим», «Кефзол»).
Общее состояние облегчается преимущественно с помощью симптоматических средств. При заложенности носа проводят носовой душ с помощью физиологического раствора или раствора морской соли. В случае неприятных ощущениях в горле – полоскания отварами трав (ромашка, шалфей, кора дуба).